Come nasce un vaccino

Vaccini: c’è chi li demonizza e chi vorrebbe averne uno per ogni malanno. Di questi tempi, però, si parla di uno soltanto, tanto che cercando anche solo la parola “vaccino” sul web, il primo risultato sul mio schermo è il titolone di un articolo della BBC: “Coronavirus: quanto siamo vicini ad un vaccino o un farmaco?”. Un fiume di articoli (incluso questo), tutti per dire la stessa cosa: nessun vaccino anti-Covid-19 nell’uovo di Pasqua e forse nemmeno sotto l’albero di Natale, bisogna aspettare almeno il 2021.
Perché ci vuole così tanto per produrre un vaccino?
Il processo di produzione di un vaccino sicuro ed efficace è molto lungo, complesso e costoso, basato su studi biologici, genetici e tossicologici condotti utilizzando diversi organismi.
Esistono inoltre differenti modelli sperimentali e strategie di produzione in base al tipo di vaccino, ma in generale si comincia con l’identificare antigene, quella piccola parte del virus che stimola il nostro sistema immunitario a rispondere e a difendersi dal virus.
Nel caso del SARS-CoV-2, l’antigene è la proteina S (Spike) sull’involucro o envelope del Coronavirus. Si deve quindi risalire a quella parte specifica di DNA o, per SARS-CoV, di RNA virale che contiene tutte le informazioni necessarie per formare l’antigene. Questa ricerca avviene mediante approcci genomici, ovvero il sequenziamento.
Una volta identificata, la sequenza di DNA o RNA deve essere introdotta in ospiti appropriati, perlopiù cellule batteriche o lieviti, che moltiplicandosi rapidamente generano innumerevoli copie del pezzo di RNA di interesse. L’antigene viene poi estratto e purificato con diverse tecniche di laboratorio e mescolato ad altre sostanze che hanno lo scopo di aumentare la stabilità, la selettività e la sicurezza del potenziale vaccino.
Fin qui si parla di ricerca di base, sperimentazione pre-clinica o studi in vitro, per distinguerli dagli studi in vivo. Questi ultimi rappresentano la fase successiva e consistono nell’iniettare il composto in animali, come per esempio il topo, per capire come si comporta il prodotto in un organismo vivente più simile all’uomo rispetto a una semplice cellula. Di solito ci vogliono tra i due e i quattro anni per arrivare a questo punto e siamo soltanto a un quarto del processo.
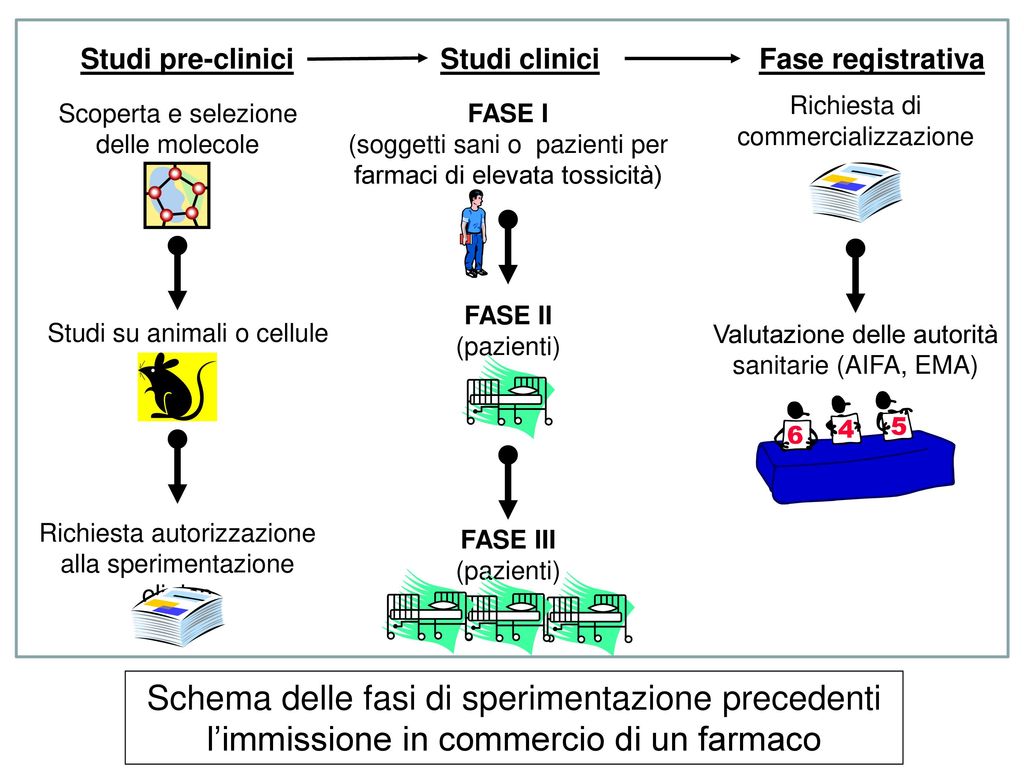
Si passa quindi ai test sull’uomo, ovvero la fase clinica, che oltre a costi e tempi elevati richiede un’innumerevole quantità di approvazioni e permessi da parte di vari enti internazionali e istituzioni.
Nella fase clinica 1 il potenziale vaccino viene iniettato a 20-80 volontari sani per valutare il dosaggio appropriato e identificare possibili effetti collaterali. Questo step avviene in media in venti mesi. Completato con successo, si prosegue testando l’efficacia del composto nella dose predetta su 100-300 soggetti affetti solo dalla malattia che si vuole combattere.
Dopo circa trenta mesi, si passa alla fase clinica 3, spesso definita cruciale perché può generare le migliori evidenze scientifiche della sicurezza ed efficacia del vaccino. Il preparato viene somministrato a 1000-3000 pazienti volontari in diversi centri ospedalieri, dei quali soltanto una parte riceve effettivamente il composto: l’altra metà viene trattata a sua insaputa con un placebo, un composto esattamente uguale a quello studiato ma privo di efficacia, al fine di verificare che effettivamente il “nostro” vaccino funzioni.
Finita qui? Non proprio.
Infatti, superati i test, il vaccino viene distribuito alla popolazione mondiale che, rispetto ai campioni umani scelti in precedenza, varia molto per età, sesso e patologie presenti. In questa fase, detta fase clinica 4, la sorveglianza sull’insorgenza di eventuali effetti collaterali continua fino a fine vita del farmaco.
Riassumendo, dopo in media dieci anni di sperimentazione (e qualche miliardo di dollari), di solito si può ottenere un vaccino pratico, sicuro ed efficace.
Di sicuro la gravità dell’emergenza accorcerà queste tempistiche, la corsa al vaccino contro il Covid-19 sta avvenendo a rotta di collo e più di 20 potenziali vaccini sono ad oggi in via di sviluppo in diversi centri di ricerca (in qualcuno, sembra, pure saltando qualche fase). Tuttavia, è probabile che vedremo i primi vaccinati anti-Covid-19 soltanto verso metà del 2021. Quindi sarà utile, sì, ma contro una delle prossime ipotetiche ondate di infezione.
Se queste sono le tempistiche di una “buona” ricerca scientifica, forse sarebbe opportuno soffermarci un momento e chiederci quanto è saggio accelerare il processo e in che misura, ma soprattutto per domandarci chi ne trarrebbe i maggiori vantaggi.

Fonti utili:
- Le fasi di sviluppo di un vaccino (Agenzia italiana del farmaco)
- Coronavirus: US volunteers test first vaccine (BBC News)
- Coronavirus: Are we getting closer to a vaccine or drug? (BBC News)
- Microbiologia Farmaceutica, Edises, Carlone e Pompei
- The Vaccine Book, 2016, Bloom, Lambert








